« `html
La résistance à l’insuline est devenue un enjeu majeur de santé publique au cours des dernières décennies. Initialement étudiée dans le contexte du diabète de type 2, cette condition métabolique complexe joue un rôle crucial dans le développement de divers troubles cardiovasculaires et autres pathologies associées. Comprendre son origine et ses mécanismes est essentiel pour prévenir ses conséquences dévastatrices. Cet article explore en profondeur la définition de la résistance à l’insuline, son évolution dans le paysage médical et son importance croissante face à l’augmentation des taux de surpoids et de sédentarité dans nos sociétés modernes.
- Comprendre l’Insuline et son Rôle dans le Corps
- Définition et Mécanisme de la Résistance à l’Insuline
- Causes et Facteurs Contribuant à la Résistance à l’Insuline
- Conséquences et Gestion de la Résistance à l’Insuline
- Définition de la résistance à l’insuline
- Défis et problématiques associés à la résistance à l’insuline
Comprendre l’Insuline et son Rôle dans le Corps
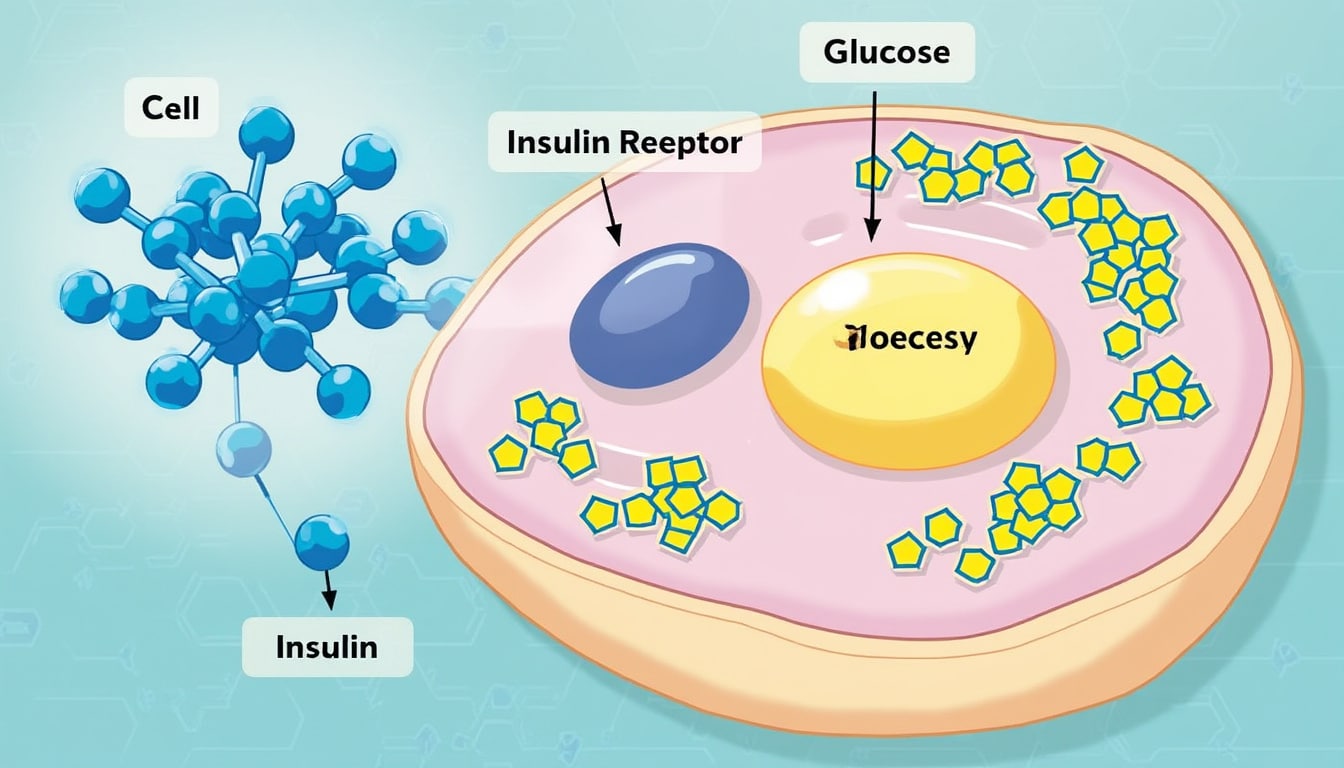
L’insuline est une hormone essentielle produite par le pancréas, jouant un rôle clé dans la régulation du taux de glucose dans le sang. Après un repas, le corps libère de l’insuline pour faciliter l’absorption du glucose par les cellules musculaires et adipeuses, où il est utilisé comme source d’énergie ou stocké pour un usage futur. Ce mécanisme permet de maintenir une glycémie stable, assurant ainsi le bon fonctionnement des divers organes et systèmes du corps.
Définition et Mécanisme de la Résistance à l’Insuline
La résistance à l’insuline survient lorsque les cellules du corps deviennent moins sensibles à l’action de l’insuline. En réponse, le pancréas tente de compenser en produisant davantage d’insuline. Ce processus peut maintenir des niveaux de glucose sanguin normaux dans les premiers stades, mais à long terme, il peut mener à une hyperinsulinémie, c’est-à-dire des niveaux élevés d’insuline dans le sang. Lorsque le pancréas ne parvient plus à suivre la demande accrue, cela conduit à une élévation persistante de la glycémie, augmentant ainsi le risque de développer un diabète de type 2 et d’autres troubles métaboliques.
Causes et Facteurs Contribuant à la Résistance à l’Insuline
Plusieurs facteurs peuvent favoriser le développement de la résistance à l’insuline. L’obésité, particulièrement l’accumulation de graisse abdominale, est l’un des principaux responsables. Le tissu adipeux excessif produit des hormones et des cytokines inflammatoires qui perturbent la signalisation de l’insuline, réduisant ainsi son efficacité. De plus, un mode de vie sédentaire contribue également à cette condition. L’absence d’activité physique régulière diminue la sensibilité des muscles à l’insuline, limitant leur capacité à absorber le glucose. D’autres facteurs incluent une alimentation déséquilibrée riche en sucres raffinés et en graisses saturées, des déséquilibres hormonaux comme le syndrome des ovaires polykystiques, ainsi que le stress chronique et le manque de sommeil, qui peuvent augmenter les niveaux de cortisol et aggraver la résistance à l’insuline.
Conséquences et Gestion de la Résistance à l’Insuline
La résistance à l’insuline a des répercussions importantes sur la santé globale. En plus du risque accru de diabète de type 2, elle est associée à des maladies cardiovasculaires telles que l’hypertension artérielle et les dyslipidémies, caractérisées par un mauvais profil lipidique sanguin. Le foie peut également être affecté, entraînant une stéatose hépatique. Pour gérer cette condition, il est crucial d’adopter des changements hygiéno-diététiques tels qu’une perte de poids, une activité physique régulière et une alimentation équilibrée riche en fibres et en graisses saines. Dans certains cas, des médicaments comme la metformine peuvent être prescrits pour améliorer la sensibilité à l’insuline. Une surveillance régulière de la glycémie et un suivi médical sont essentiels pour prévenir les complications et améliorer la qualité de vie des personnes affectées par la résistance à l’insuline.
« `html
Définition de la résistance à l’insuline
La résistance à l’insuline est une condition métabolique où les cellules musculaires, adipeuses et hépatiques réagissent de manière insuffisante à l’hormone insuline. Normalement, l’insuline facilite l’absorption du glucose par les cellules, permettant ainsi de maintenir un taux de sucre sanguin stable. Cependant, lorsque les cellules deviennent résistantes à cette hormone, le pancréas compense en produisant davantage d’insuline, conduisant à une hyperinsulinémie. Cette situation peut initialement masquer les effets de la résistance à l’insuline, mais à long terme, elle peut entraîner une élévation persistante de la glycémie et augmenter le risque de développer un syndrome métabolique et un diabète de type 2.
Défis et problématiques associés à la résistance à l’insuline
L’un des principaux défis liés à la résistance à l’insuline réside dans sa détection précoce, car elle est souvent asymptomatique durant les premières années. Cette absence de symptômes rend difficile la prise en charge proactive avant l’apparition de complications graves telles que les troubles cardiovasculaires et les dyslipidémies. De plus, la résistance à l’insuline est fréquemment associée à des facteurs de mode de vie tels que la sédentarité et l’obésité, surtout la graisse abdominale, ce qui complique les efforts de traitement qui nécessitent des changements de comportement durable.
Une autre problématique importante est l’impact sur le foie, où l’hyperinsulinémie peut provoquer une stéatose hépatique en augmentant la synthèse des triglycérides. Cela contribue non seulement aux dyslipidémies, avec une élévation du LDL-cholestérol (« mauvais cholestérol ») et une diminution du HDL-cholestérol (« bon cholestérol »), mais aussi à une hypertension artérielle en raison de la rétention de sodium par les reins. Ces complications créent un cercle vicieux qui exacerbe les risques pour la santé cardiovasculaire.
En outre, le traitement de la résistance à l’insuline nécessite une approche multifacette. Outre les modifications hygiéno-diététiques indispensables telles que la perte de poids, l’augmentation de l’activité physique et une alimentation équilibrée, certains patients peuvent avoir besoin de traitements médicamenteux comme la metformine pour améliorer la sensibilité à l’insuline. Cependant, ces interventions doivent être personnalisées et souvent accompagnées d’une surveillance médicale régulière pour éviter l’épuisement des capacités du pancréas, qui peut conduire au développement du diabète de type 2.
Enfin, la gestion de la résistance à l’insuline impose une éducation continue et un soutien psychologique pour aider les individus à maintenir les changements de mode de vie nécessaires. Le manque de sensibilisation et de compréhension de cette condition parmi le grand public constitue également un obstacle majeur, soulignant l’importance des campagnes d’information et de prévention pour réduire l’incidence des complications associées à la résistance à l’insuline.
